Tajwan, Korea Południowa, Wietnam i inne kraje azjatyckie skutecznie poradziły sobie ze spowolnieniem rozprzestrzeniania się wirusa SARS-CoV-2. Rządy tych państw wykorzystały doświadczenie zdobyte podczas epidemii SARS z 2002 roku, oraz nowe rozwiązania i technologie, które powstawały na kanwie tamtych wydarzeń.
Prewencja
Doświadczenia ostatnich miesięcy jasno pokazują, że to w państwach takich jak Tajwan i Korea Południowa, w których postawiono na wczesne techniki prewencyjne, udało się spłaszczyć „krzywą zachorowań”. Do standardowych praktyk odkażania rąk, zasłaniania ust czy trzymania odstępu dołączył także pomiar temperatury. Wprawdzie nie wszystkie osoby zarażone COVID-19 gorączkują, ale jak pokazały badania przeprowadzone po epidemii SARS, [1]pomiar temperatury i odizolowanie osób z podejrzeniem wirusa, jest w stanie zredukować ilość zakażeń.
Każde działanie prewencyjne pozwala rozciągnąć w czasie prognozowaną liczbę nowych przypadków, a tym samym zapewnić obywatelom lepszy dostęp do opieki zdrowotnej i szybszy powrót do „nowej normalności”.
Jednak okazało się, że pomiar temperatury z wykorzystaniem zwykłego termometru bezdotykowego, nie jest najlepszym rozwiązaniem. Taki pomiar wymaga czasu, przez co przy wielu zakładach pracy tworzyły się ogromne kolejki, wpływało to nie tylko na wzrost zagrożenia zarażeniem, ale także na opóźnienia w produkcji, oraz znaczny spadek morale pracowników i klientów.
Dodatkowo termometry bezdotykowe mają ograniczony zasięg, przez co osoba dokonująca pomiaru nie zachowuje wymaganego odstępu. Ponadto urządzenia pomiarowe tego typu wykorzystują czujnik o bardzo małej rozdzielczości i określonym kącie „widzenia” (IFOV). Oznacza to, że pomiar musi być dokonywany przy z góry określonej odległości od czoła/twarzy. Jakiekolwiek oddalenie lub przybliżenie termometru będzie wpływało na dokładność odczytu. Jeśli wykonywane jest sprzętem nieodpowiedniej klasy i przez osobę bez odpowiedniego przeszkolenia, może powodować fałszywe pozytywne, lub nawet negatywne wyniki [2][3].
Nowoczesna technologia w walce z epidemią
Po epidemii SARS oraz ptasiej grypy to kamery termowizyjne zostały zaproponowane jako nieinwazyjny, szybki, opłacalny i dokładny środek do masowego pomiaru temperatury i rozwiązania problemów z termometrami bezdotykowymi. Termografia była wykorzystywana już wcześniej w medycynie do wykrywania np. stanów zapalnych i innych zaburzeń.
Napotkano jednak pewne problemy. Kamera termowizyjna nie „widzi” temperatury, jak się powszechnie uważa. Przetwornik odbiera promieniowanie podczerwone, które emitowane jest przez każdy obiekt. Na podstawie ilości promieniowania i parametrów badanego obiektu, system oblicza temperaturę. Tak wiec na dokładność pomiaru będzie wpływać temperatura otoczenia, źródła ciepła, ruchy powietrza, ilość pary wodnej, odległość od obiektu i emisyjność, czyli to jak dobrze dany obiekt emituje swoje promieniowanie.
Każdy z tych elementów może generować błąd pomiaru, który sumuje się na całkowity błąd odczytu. Różnica między zdrowym człowiekiem z temperaturą 37°C, a gorączkującym z temperaturą 38°C to tylko 2.7%, więc nawet minimalne błędy i niedoskonałości mogą skutkować fałszywymi odczytami. [4]
Należy pamiętać też, że kamera termowizyjna mierzy temperaturę wierzchniej warstwy skóry, a nie temperaturę ciała. W zależności od rejonu twarzy może ona różnić się o 3°C
To wszystko sprawia, że pomiar temperatury ludzkiego ciała, z wykorzystaniem kamer termowizyjnych nie jest prostym zadaniem i dlatego też powstały międzynarodowe wytyczne, określające, na co należy kłaść nacisk, aby uzyskać wymaganą minimalną dokładność.[5][6]
Nie żyjemy w idealnym świecie
Opracowane normy ISO oraz IEC pokazują jasno, że minimalna dokładność 0.3°C, wymagana od systemów pomiaru temperatury ludzkiego ciała, jest możliwa do osiągnięcia, tylko w przypadku użycia specjalnego punku referencyjnego, tak zwanego emitera blackbody (ciała idealnie czarnego).
Emiter służy jako stały punkt ze znaną wartością promieniowania. Dzięki temu kamera kalibruje się przy każdym pomiarze, niwelując błąd wynikający ze zmiany temperatury otoczenia czy wilgotności powietrza. Systemy bez blackbody nie są w stanie zapewnić takiej dokładności przy zmieniających się warunkach, co zostało udowodnianie w wielu opracowaniach[7], oraz testach.
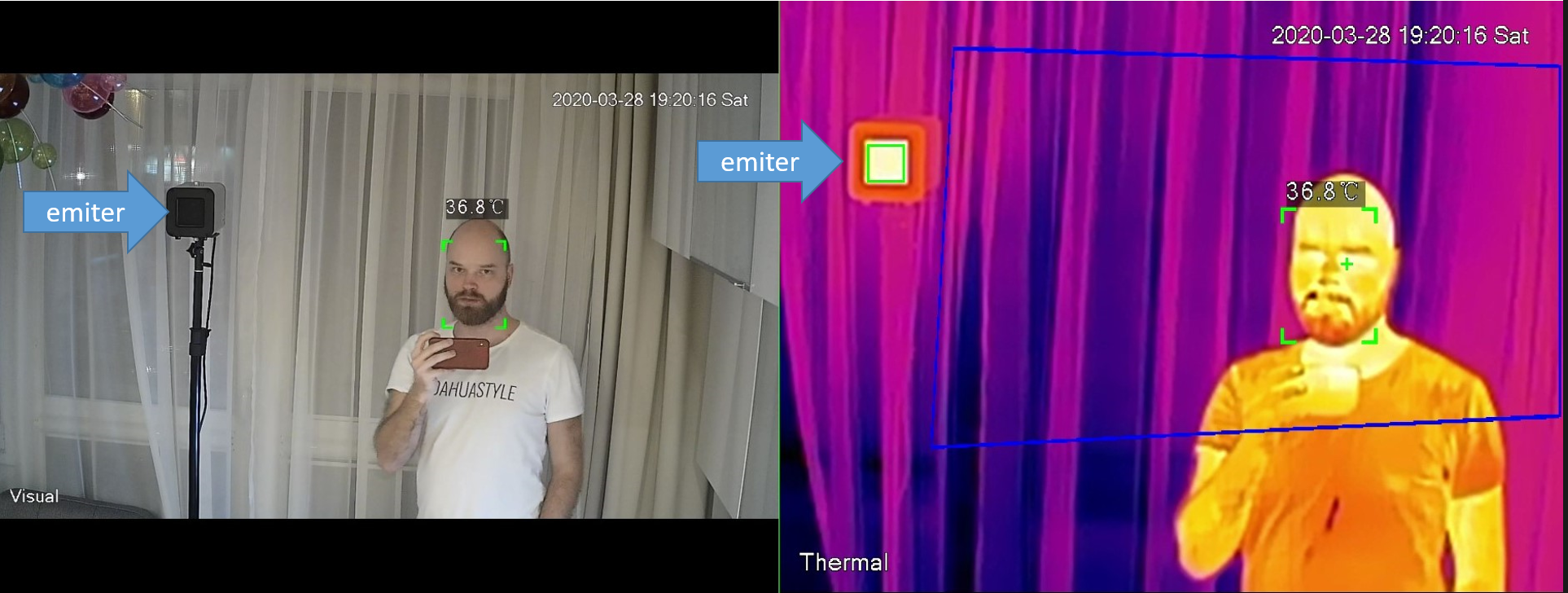
Obraz z kamery światła widzialnego oraz termowizyjnej z widocznym emiterem blackbody. Zestaw firmy DAHUA
Niektórzy producenci prześcigają się podając parametr dokładności, który osiągalny jest jedynie w warunkach laboratoryjnych, gdzie możliwe jest dokładne kontrolowanie warunków pomiaru. Należy pamiętać, że systemy do pomiaru temperatury ciała nie będą pracowały w wyidealizowanych warunkach, bez wpływu czynników zewnętrznych[8]. Sama obecność ludzi w pomieszczeniu, gdzie dokonywany jest pomiar, to czy zostanie uruchomiona klimatyzacja lub ogrzewanie, wpłynie na wilgotność powietrza, a zmiana wilgotności nawet o 20%, może skutkować błędem pomiarowym na poziomie 0.7°C. Jeśli dodamy do tego bezwładność przetwornika kamery, nagrzewanie się samego urządzenia, zmienną emisyjność ludzkiego ciała, sumaryczny błąd będzie jeszcze wyższy!
Do tego błędu należy doliczyć też możliwy błąd powstały ze zmiany temperatury w otoczeniu. Nawet, jeśli zastosujemy wytyczne ISO i będziemy kontrolować temperaturę w granicach 21-24°C, a nie zastosujemy kalibratora blackbody, błąd pomiaru może wynieść 1-2°C.
Producenci, którzy nie posiadają blackbody w swoim zestawie, próbują kompensować ten błąd, kalibrując się na temperaturze przechodzących osób oraz wymagając kalibracji kilka razy dziennie, biorąc znów za wzór kilka osób z „poprawną” temperaturą. Jednak norma ISO jasno mówi, że taki pomiar obarczony będzie znacznie większym błędem. Wyniki będą uśrednione, przez co będą dawały fałszywe poczucie, że system działa i mierzy realną temperaturę ludzi.
Sztuczna Inteligencja w walce z epidemią.
Jednak samo wykorzystanie emitera blackbody nie zagwarantuje dokładnych pomiarów. Jak wspomniano wcześniej, temperatura na twarzy może znacznie odbiegać od właściwej temperatury ludzkiego ciała. Więc nawet, jeśli system potrafi mierzyć temperaturę z dużą dokładnością, musi mierzyć ją w odpowiednim miejscu.
Jak zostało wykazane w licznych opracowaniach naukowych oraz w normie ISO/TR 13154:2017, pomiar temperatury na czole nie jest miarodajny, ponieważ skóra w tym miejscu jest cienka, podatna na znaczny wpływ temperatury z otoczenia. Dopiero bardzo wysoka gorączka wpłynie na obraz termowizyjny tego regionu. Aby zapewnić najdokładniejsze wyniki, wymagany jest pomiar w kąciku oka. [9]
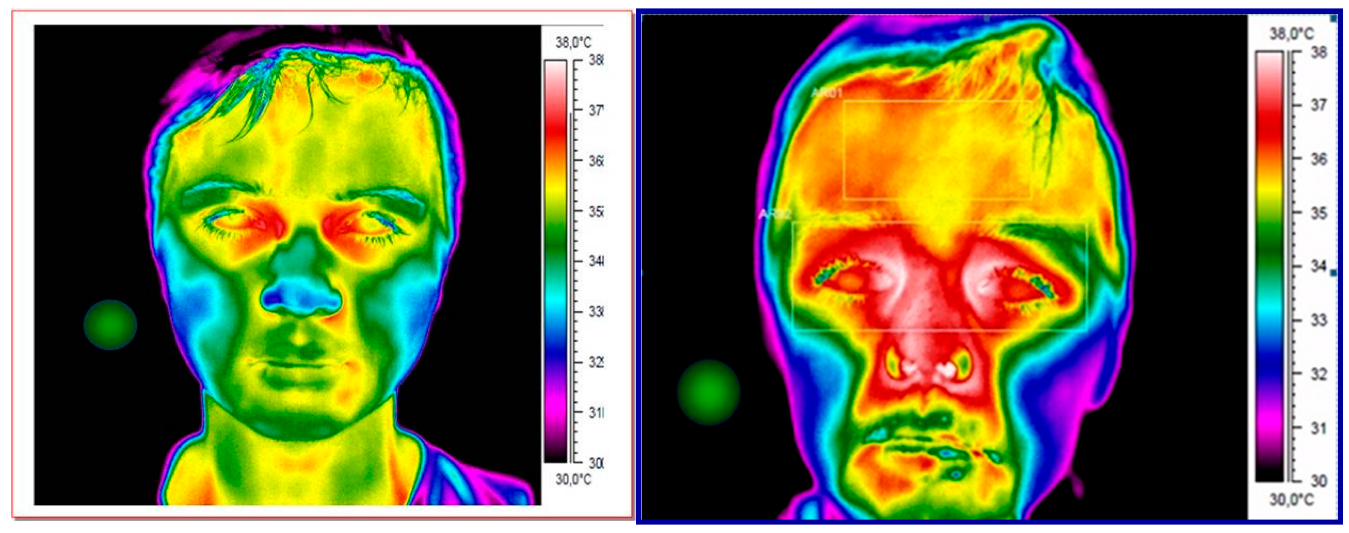
Obraz z kamery termowizyjnej. Dziecko z gorączką 38°C, temperatura „widoczna jest” najpierw w kąciku oka.
Kamera termowizyjna, aby zmierzyć temperaturę w kąciku oka potrzebuje minimalnie 9 pikseli w tym regionie. Taka jakość możliwa jest do uzyskania stosując odpowiedni obiektyw oraz rozdzielczość przetwornika. Wynika to z prostej matematyki. Dla przykładu, aby pomiar był zgodny z normą na dystansie 3 metrów, wymagane jest, aby kamera posiadała przetwornik 400×300 oraz obiektyw o ogniskowej 13mm (np. DAHUA TPC-BF5421). Do tego wyposażona musi być w procesor AI do analizy obrazu, który wybierze najodpowiedniejszy punkt pomiaru, a nie dokona tylko uśrednienia wyników z regionu czoła.
Aby uzyskać najlepsze rezultaty, przechodzące osoby powinny zdjąć okulary. Niemniej jednak, system musi być odporny na czynnik ludzki i jeśli ktoś nie zastosuje się do zaleceń, algorytm musi umożliwiać wykrycie przeszkody oraz zmianę miejsca pomiaru na np. tętnicę.
Niestety część producentów próbuje prześcigać się w tworzeniu wyróżniających ich parametrów, usilnie próbując ignorować normy, matematykę i prawa fizyki, twierdząc, że są w stanie zmierzyć nawet do 45 osób na raz. Jest to możliwe tylko w przypadku, kiedy osoby te zajmowałyby 16 cm2. Stosowanie zbyt małej rozdzielczości i zwiększanie szerokości sceny, skutkuje zbyt małą ilością punków pomiarowych, a tym samym grozi fałszywymi odczytami. Zostało to udowodnione w testach.
Niestety aktualna sytuacja i wytyczne Głównego Inspektoratu Sanitarnego oraz Ministerstwa Zdrowia sprawiły, że producenci dwoją się i troją w wymyślaniu parametrów i tworzeniu szumu informacyjnego w materiałach marketingowych. Ale nawet najlepszy marketing przegra z prawami fizyki i z badaniami naukowymi.
Aby zapewnić odpowiednią dokładność, a co za tym idzie zwiększyć bezpieczeństwo, wymagany jest kompleksowy, przemyślany i specjalnie zaprojektowany system, zainstalowany przez przeszkolonych specjalistów, z poszanowaniem norm ISO.
Autor: Mateusz Zapotoczny – Technology Evangelist
[1] Validity of inner canthus temperature recorded by infrared thermography as a non-invasive surrogate measure for core temperature at rest, during exercise and recovery. Article in Journal of Thermal Biology · December 2016
[2] Practical Applications of Infrared Thermal Sensing and Imaging Equipment By Herbert Kaplan
[3] http://www.flirmedia.com/MMC/THG/Brochures/RND_048/RND_048_EN.pdf
[4] https://www.flir.com/discover/rd-science/infrared-camera-accuracy-and-uncertainty-in-plain-language/
[5] https://www.iso.org/standard/69346.html
[6] https://www.iso.org/standard/69347.html
[7] https://www.flir.com/discover/rd-science/infrared-camera-accuracy-and-uncertainty-in-plain-language/
[8] https://www.flir.com/discover/rd-science/infrared-camera-accuracy-and-uncertainty-in-plain-language/
[9] Ring, E.F.J.; Jung, A.; Kalicki, B.; Zuber, J.; Rustecka, A.; Vardasca, R. Infrared thermal imaging for fever detection in children. In Medical Infrared Imaging Principles and Practices; Diakides, M., Bronzino, J.B., Peterson, D.R., Eds.; CRC Press: Boca Raton, FL, USA, 2013; Chapter 23
Materiał Promocyjny

